心臓弁膜症はムコ多糖症Ⅰ型・Ⅱ型にみられる心血管系症状の中でも頻度が高い症状であり、若年の心臓弁膜症がみられた際は、本疾患の可能性を考慮することが求められます。
高知大学医学部 老年病・循環器内科学の久保亨先生に、ムコ多糖症Ⅰ型・Ⅱ型の心血管系症状と診断・管理のポイントについて解説していただきました。
ムコ多糖症Ⅰ型・Ⅱ型の心血管系症状
――ムコ多糖症Ⅰ型・Ⅱ型にみられる代表的な症状は何でしょうか?
ムコ多糖症Ⅰ型・Ⅱ型に共通する症状として、特徴的顔貌や巨舌、扁桃肥大、心臓弁膜症、肝脾腫、ヘルニア、脊柱後弯症などがあります(表1・表2)1,2)。全身的な骨格異常として低身長や骨形成不全、関節拘縮も特徴的です。また、主にⅠ型にみられる症状として角膜混濁があります。
ムコ多糖症Ⅰ型・Ⅱ型ともに表現型は多様であり、症状の発現時期や症状が発現する臓器、およびその重症度は症例ごとに異なります。
表1 ムコ多糖症Ⅰ型における各症状・所見の発現率
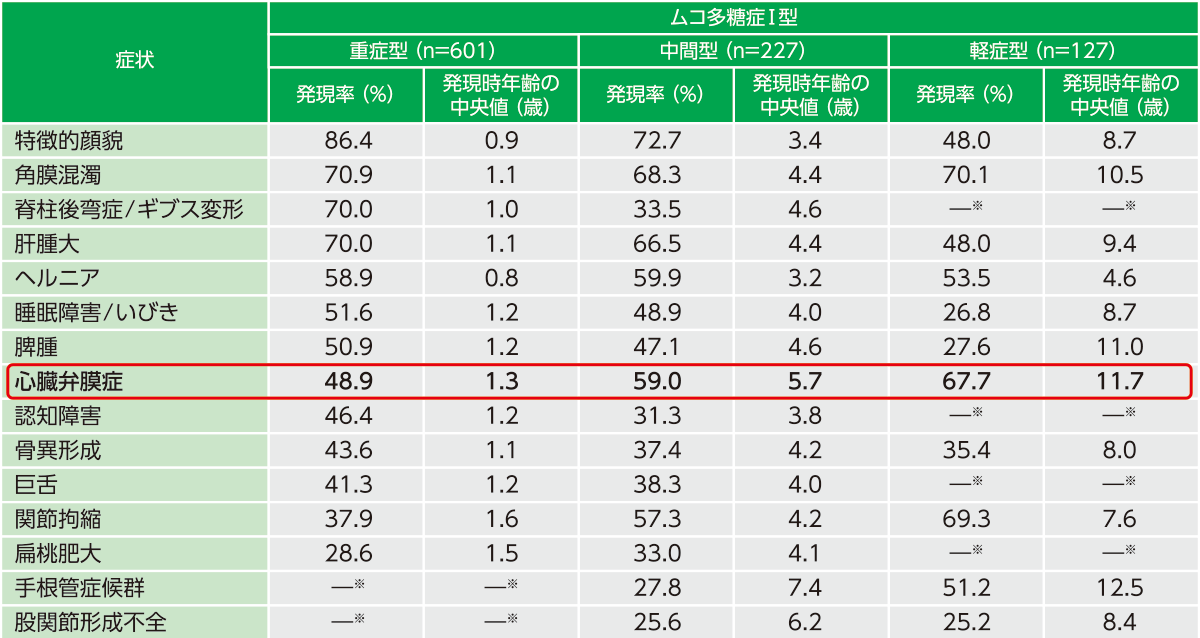
対象:2013年8月時点でムコ多糖症Ⅰ型の国際レジストリーに欧州・北米・ラテンアメリカ・アジア太平洋から登録されていたムコ多糖症Ⅰ型患者1,046例のうち、自然歴に関するデータが入手可能であった987例(重症型601例、中間型227例、軽症型127例、表現型不明または欠落32例)
表2 ムコ多糖症Ⅱ型における各症状・所見の発現率
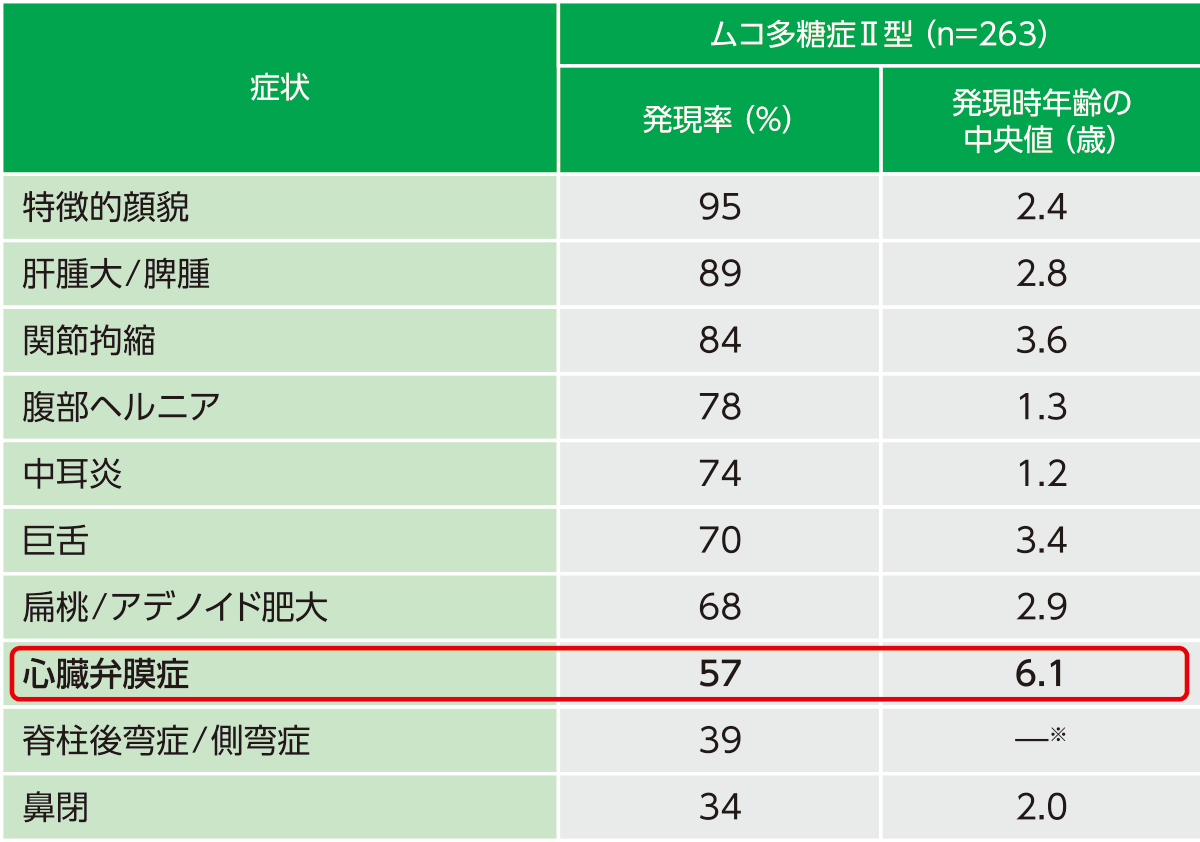
対象:2007年5月時点でムコ多糖症Ⅱ型の国際レジストリー(Hunter Outcome Survey)に欧州・北米・南米の16カ国44施設から登録されていたムコ多糖症Ⅱ型患者263例(男性262例、女性1例)。発現率は各症状の有無についての質問に対する医師の回答に基づき算出
――ムコ多糖症Ⅰ型・Ⅱ型にみられる代表的な心血管系症状は何でしょうか?
ムコ多糖症Ⅰ型・Ⅱ型にみられる心血管系症状として最も頻度が高いのは、心臓弁膜症です。
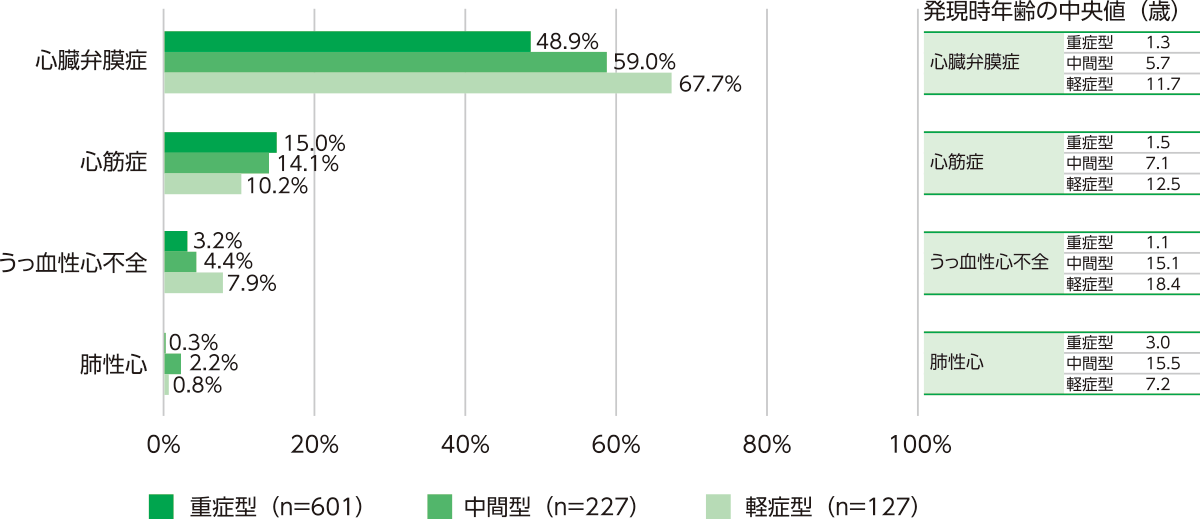
ムコ多糖症Ⅰ型の国際レジストリー登録症例のデータを用いた解析では、Ⅰ型重症型(ハーラー症候群)の48.9%(294/601例)、中間型(ハーラー・シャイエ症候群)の59.0%(134/227例)、軽症型(シャイエ症候群)の67.7%(86/127例)に心臓弁膜症が認められています(図1)1)。
心臓弁膜症の発現時年齢(中央値)は重症型で1.3歳、中間型で5.7歳、軽症型で11.7歳でした。重症であるほど早期に発現する傾向にありますが、頻度はいずれの重症度においても一貫して高く、循環器医が注目すべき心血管系症状といえます。
図1 ムコ多糖症Ⅰ型における心血管系症状の発現率
同様にムコ多糖症Ⅱ型の国際レジストリー登録症例のデータを用いた解析においても、心臓弁膜症が56.9%(115/202例)という頻度で認められており(図2)2)、代表的な心血管系症状であることが示されています。
図2 ムコ多糖症Ⅱ型における心血管系症状・徴候の発現率

――ムコ多糖症Ⅰ型・Ⅱ型で心臓弁膜症を合併しやすいのはなぜでしょうか?
弁膜にグリコサミノグリカン(GAG)が蓄積することが原因と考えられますが、詳細なメカニズムは解明されていません。
ムコ多糖症Ⅰ型・Ⅱ型を見逃さないために注目すべき症状・所見
――循環器科において、ムコ多糖症Ⅰ型・Ⅱ型を見逃さないために注目すべき症状・所見をご教示ください。
ムコ多糖症Ⅰ型・Ⅱ型の症例の中でも比較的重症な症例は、循環器医が出会うよりも早い段階で、心血管系以外の症状・所見により既に診断されていることが多いと思われます。最近では全国的に拡大新生児スクリーニングの普及が進み、ムコ多糖症Ⅰ型・Ⅱ型がその対象疾患に含まれていることが多いため、出生後まもなく診断される症例も増えていくと予想されます。
そのため、主に成人を診ている循環器医が出会う可能性があるのは、比較的軽症で未診断のムコ多糖症Ⅰ型・Ⅱ型の症例であると考えられます。
ムコ多糖症Ⅰ型・Ⅱ型に伴う心臓弁膜症は、心エコー図上、加齢や動脈硬化に伴う心臓弁膜症と同様の所見を示すため明確に区別することは困難です。循環器医がムコ多糖症Ⅰ型・Ⅱ型を見逃さないためには、心臓弁膜症とともに低身長や関節拘縮、角膜混濁(Ⅰ型の場合)あるいは特徴的な顔貌といった代表的な症状・所見がみられた際に、本疾患を疑うことが重要です。特に20~30歳代の若年で、手術も検討されるような重症度の心臓弁膜症を呈する症例に出会った際はムコ多糖症Ⅰ型・Ⅱ型の可能性を考慮し、本疾患の存在を示唆する症状・所見がないかを確認することが望まれます。
近年では減少しましたが、若年で心臓弁膜症を呈する疾患としては他にリウマチ熱があります。病理所見上、リウマチ熱に伴う心臓弁膜症では新生血管が特徴的ですが、私たちが経験したムコ多糖症Ⅰ型症例の大動脈弁病理組織像では、新生血管はあまりみられませんでした。
遺伝学的検査の意義と遺伝カウンセリングの重要性
――ムコ多糖症Ⅰ型・Ⅱ型を疑い精査を進める際には、どのようなことに注意すべきでしょうか?
身体所見や臨床症状などからムコ多糖症Ⅰ型・Ⅱ型が疑われた際は、まず、スクリーニング検査としてGAGあるいはウロン酸の尿中濃度を測定します。尿中GAGあるいはウロン酸の増加が確認された場合は酵素活性測定を行い、該当する酵素の活性低下が確認されれば診断が確定します。遺伝学的検査によって確定診断が行われることもあります。
酵素活性測定を含む遺伝学的検査は、ムコ多糖症Ⅰ型・Ⅱ型を含む単一遺伝子疾患の診断を確定させ、治療法の選択や合併症の予防にもつながる重要な検査です。ムコ多糖症Ⅰ型・Ⅱ型のように確立した治療法がある疾患では診断を確定させることのメリットが特に大きいため、患者・家族にもこうしたメリットを説明しています。
一方で遺伝学的検査によって得られる情報は、血縁者にも影響を及ぼし得るなど、配慮が必要なさまざまな特性を有しています。特にムコ多糖症Ⅱ型のようにX連鎖性の遺伝形式をとる疾患の保因者診断においては、「知らないでいる権利」への配慮も求められます。そのため、患者・家族との関わりにおいては臨床遺伝専門医や認定遺伝カウンセラー®による遺伝カウンセリングを適切に実施することが求められます。

ムコ多糖症Ⅰ型・Ⅱ型のフォローアップにおける心血管系症状の管理
――循環器科では、ムコ多糖症Ⅰ型・Ⅱ型の症例をどのようにフォローアップすることが望ましいでしょうか?
当施設ではムコ多糖症Ⅰ型の症例をフォローアップしており、心臓弁膜症の症例に対する通常のフォローアップと同様に、採血と胸部X線、心電図、心エコー図といった検査をルーチンで実施しています。中等症までの心臓弁膜症に対する心エコー図検査は1年に1回の実施が一般的ですが、ムコ多糖症を伴う症例では進行が速い場合があるため、半年に1回など間隔を詰めて実施することが望ましいと思います。
――ムコ多糖症Ⅰ型・Ⅱ型の成人症例を、小児科医など循環器を専門としていない診療科の医師が主に診療している場合も多いと思われます。その場合、主治医と循環器医の間で、どのような連携が必要でしょうか?
ムコ多糖症Ⅰ型・Ⅱ型の成人症例の診療をどの診療科が担うべきか、また、診療科間の連携のあり方は、施設や症例ごとに考えなくてはならない問題です。
成人症例の主たる診療科が循環器科ではない場合、循環器科との連携が重要なケースとしてまず考えられるのは、心臓弁膜症に対する人工弁置換術後、あるいは不整脈の管理において抗凝固薬ワルファリンを用いるケースです。特に小児科の先生方はワルファリンのコントロールには馴染みがないと思われますので、循環器医が診療をサポートするか、主たる診療科を循環器科に移行するかなどを検討する必要があります。
冒頭に述べたようにムコ多糖症Ⅰ型・Ⅱ型にみられる症状は全身性で多様であり、一つの診療科で全てをカバーすることは困難です。経過中に、耳や喉の問題が発生することも考えられます。どの診療科が診療の中核を担うとしても、診療科間の連携は不可欠です。
ムコ多糖症Ⅰ型・Ⅱ型診療における循環器医の役割
――ムコ多糖症Ⅰ型・Ⅱ型の診療において、循環器医には今後、どのような役割が期待されるとお考えですか?
ムコ多糖症Ⅰ型・Ⅱ型は、いずれも疾患特異的な治療法がある疾患です。そのため、正確な診断を行うことが患者の予後を改善し、将来を変える可能性があります。循環器科は、今なお未診断のムコ多糖症Ⅰ型・Ⅱ型患者を診断し、治療に結びつけることができる診療科の一つであると思います。
また、早期に診断され、現在治療を受けている患者がこれから成人期、壮年期、老年期を迎える中で、心臓弁膜症をはじめとする心血管系症状がどのように推移していくのかを注視する必要があります。さらに、加齢に伴って生じるさまざまな循環器の問題に対応していくことも求められます。
診断と治療、フォローアップの各段階で担うべき役割を果たすためにも、循環器医がムコ多糖症Ⅰ型・Ⅱ型の心血管系症状を知っておく必要性は高いと思います。
出典
- Beck M, et al. Genet Med. 16(10): 759-765, 2014. (PMID: 24675674)
- Wraith JE, et al. Genet Med. 10(7): 508-516, 2008. (PMID: 18580692)



